-
- Introduction
- Colonies et Empires
- Les explorateurs
- Jacques Cartier 1534-1542
- Samuel de Champlain 1604-1616
- Étienne Brûlé 1615-1621
- Jean Nicollet 1634
- Jean de Quen 1647
- Médard Chouart Des Groseilliers 1654-1660
- Pierre-Esprit Radisson 1659-1660
- Nicolas Perrot 1665-1689
- René-Robert Cavelier de La Salle 1670-1687
- Charles Albanel 1672
- Jacques Marquette 1673
- Louis Jolliet 1673-1694
- Louis Hennepin 1678-1680
- Daniel Greysolon Dulhut 1678-1679
- Louis-Armand de Lom d’Arce, baron de Lahontan 1684-1689
- Pierre de Troyes 1686
- Pierre Le Moyne d’Iberville 1686-1702
- Antoine Laumet dit de Lamothe Cadillac 1694-1701
- Pierre Gaultier de Varennes et de La Vérendrye 1732-1739
- Activités économiques
- Population
- Vie quotidienne
- Héritage de la Nouvelle-france
- Liens utiles
- Crédits
Vie quotidienne
Santé et médecine
Des maux de toutes sortes font partie du quotidien de la population de la Nouvelle-France, dans une plus grande mesure que de nos jours. À cette époque, on comprend encore mal les causes des maladies infectieuses et les moyens de limiter leurs ravages. La pensée et la pratique médicales ont bien peu à voir avec celles d’aujourd’hui. Au XVIIIe siècle, les connaissances sur la maladie et la guérison s’appuient sur les écrits des auteurs de l’Antiquité. Le taux de mortalité est donc très élevé.
Les colons jouissent cependant d’un bon encadrement médical. En effet, chaque ville est doté d’un hôtel-Dieu ou d’un hôpital. Pour soigner la population, chirurgiens, médecins, apothicaires et guérisseurs travaillent de concert avec les congrégations religieuses. La couronne, qui seconde l’Église catholique, joue un rôle de premier plan dans la prestation des soins.
La maladie en Nouvelle-France (afficher)
Cartier, le scorbut et l’annedda
Au XVIe siècle, l’exploration européenne du Nouveau Monde pose de nouveaux défis à la médecine. Les longs voyages en mer imposent des choix alimentaires dont on comprend mal les conséquences. Les équipages doivent se contenter d’aliments salés, poissons et viandes, ainsi que de galettes ou de biscuits de mer, une sorte de pain sec qui se conserve longtemps. Or, la rareté, voire l’absence d’aliments frais (viande, légumes ou fruits) entraîne une carence en vitamine C qui peut provoquer le scorbut.
Lorsque Jacques Cartier passe l’hiver 1535-1536 à Stadaconé, emplacement actuel de Québec, son équipage est terrassé par une « grosse maladie ». Février venu, seuls 10 hommes sur 110 sont en assez bonne santé pour aider les autres. Plus de 25 succombent à la maladie. Dans le récit de son voyage, l’explorateur raconte que ses hommes perdent leurs forces, ont les jambes enflées et les extrémités noircies, les gencives et les dents pourries. La scène « estoit chose piteuse à veoyr ».
Cartier, comme ses contemporains, ne comprend pas la nature de ce mal mystérieux que l’on peut identifier aujourd’hui avec certitude. Puisque les Iroquoiens du Saint-Laurent qui habitent Stadaconé semblent, eux aussi, en être atteints, Cartier croit à tort que la maladie est contagieuse et qu’elle vient d’eux. En fait, ce sont ces Amérindiens qui lui révèlent le remède du scorbut. Ils informent Cartier que l’on peut guérir en buvant une décoction d’écorce et de feuilles d’annedda (le thuya, aussi appelé « cèdre blanc »). En effet, grâce à cette boisson, les membres de l’équipage de Cartier récupèrent rapidement.
Les maladies épidémiques
La transmission des maladies, bien plus que celle des connaissances médicales, transforme le continent. Les personnes et les bêtes qui font la traversée d’Europe en Amérique à partir de la fin du XVe siècle apportent avec eux des souches infectieuses auxquelles les populations autochtones n’ont jamais été exposées : choléra, grippe, rougeole, scarlatine, variole, tuberculose, fièvre typhoïde et fièvre jaune. Leur effet sur les premiers habitants du continent est catastrophique. Ces maladies auraient causé la mort de près de 90 p. 100 des populations précolombiennes.
Les facteurs d’explication sont multiples. Dans une population où une maladie donnée sévit couramment, la plupart des gens y sont exposés en bas âge et, devenus adultes, ont développé une certaine résistance à la réinfection. C’est pourquoi certaines maladies relativement bénignes en Europe, en Afrique et en Asie, telles que la variole ou la grippe, se sont avérées si dévastatrices chez les Amérindiens. D’autre part, les croyances et les pratiques amérindiennes étaient mal adaptées au nouveau contexte. Les traitements traditionnels, peut-être efficaces contre les maux précolombiens, l’étaient rarement contre les maladies d’outre-mer : la quarantaine, par exemple, n’était pas une pratique courante. Plusieurs épidémies de variole et de rougeole décimèrent ainsi des populations entières du Nord-Ouest durant les années 1620 et 1630.
Les colons, bien que moins gravement accablés que leurs voisins autochtones, subissent, eux aussi, les répercussions des grandes maladies contagieuses. Relativement absentes avant 1680, celles-ci apparaissent ensuite régulièrement au sein de la population française. Au Canada, la première épidémie d’importance est celle de la « fièvre pourpre », probablement le typhus, qui frappe en 1687. Cette maladie meurtrière reviendra régulièrement par la suite. Le médecin Jean-François Gaultier en meurt, en 1756, en soignant des patients nouvellement arrivés sur le continent. L’épidémie qui sévit le plus souvent et le plus durement dans le Canada du XVIIIe siècle est cependant la variole ou « petite vérole ». La première fois, en 1702 et 1703, elle cause de 1000 à 1200 morts, c’est-à-dire 8 pour cent de la population canadienne. En 1733, 1755 et 1757, elle atteint de nouveau des proportions épidémiques. Dans les années 1730, la Louisiane est aussi touchée.
Des climats variés
Le climat, qui connaît des variations considérables depuis Terre-Neuve jusqu’à l’embouchure du Mississippi, influe sur l’état de santé des populations coloniales. L’Acadie et la vallée du Saint-Laurent se caractérisent par un climat tempéré. Les longs hivers rigoureux limitent l’éclosion et la propagation de nombreuses maladies. Les témoignages de l’époque insistent sur ce climat sain, favorable à la bonne santé de la population. Pierre Boucher de Boucherville, officier et seigneur, écrit que « l’air [du Canada] y est extrémement sain en tout temps, mais surtout l’hiver; on voit rarement des maladies en ces pays-ci ». Pour sa part, Pierre-François-Xavier Charlevoix, jésuite et historien, indique : « Nous ne connaissons point au monde de climat plus sain que celui-ci. Il n’y règne aucune maladie particulière. »
La situation est bien différente en Basse-Louisiane. Cette région est soumise à un climat subtropical favorable aux maladies. Les marais et les bayous, étendues d’eau peu profondes à faible courant ou stagnante, sont particulièrement propices à la propagation des microorganismes qui provoquent l’inflammation des intestins et causent la dysenterie. Ils sont aussi favorables à la reproduction des moustiques, qui servent de vecteurs au paludisme.
Une hygiène déficiente
Aux XVIIe et XVIIIe siècles, c’est surtout le manque d’hygiène qui favorise l’éclosion et la transmission des maladies. En effet, à cette époque, l’hygiène corporelle est rudimentaire. La morale d’alors, qui valorise la pudeur, condamne la nudité et décourage ainsi la toilette complète. Par ailleurs, selon les théories médicales, l’air est chargé de « miasmes », c’est-à-dire des microbes qui pénètrent dans le corps par la peau et provoquent la maladie. L’eau, surtout lorsqu’elle est chaude, est jugée nocive parce qu’elle ouvre les pores de la peau et, ainsi, rend le corps plus vulnérable.
L’eau est donc réservée aux rares et brèves ablutions des mains et du visage ainsi qu’au rinçage de la bouche. Pour réduire les risques de contagion, on y ajoute un peu de vinaigre ou de parfum. Comme on croit que les bains peuvent causer des maladies, on opte surtout pour une toilette dite « sèche ». Les gens les plus aisés ont recours aux cosmétiques : les parfums et les eaux de toilette servent de désinfectants et masquent les mauvaises odeurs, et les poudres assèchent le gras des cheveux. Pour se donner une apparence de propreté, ils ont recours à toutes sortes d’artifices, dont la perruque. Chez les classes populaires, l’hygiène corporelle est très rudimentaire. L’habitant ou l’artisan se contente de changer la longue chemise qui lui sert de sous-vêtement quelques fois par mois et de se laver, rapidement et à l’eau froide, le visage, le cou et les mains.
Les mesures sanitaires publiques sont aussi déficientes que les habitudes d’hygiène personnelle. La faible densité démographique de la Nouvelle-France contribue à limiter les ravages de la maladie. Il n’en demeure pas moins que dans les colonies comme en métropole, les villes sont des foyers de contagion. Dans les principaux centres – Québec, Montréal, Trois-Rivières, Louisbourg et Nouvelle-Orléans –, les rues ne sont pas pavées. Les animaux domestiques errent, et les bêtes qui sont destinées à la boucherie sont abattues devant les boutiques. Les égouts n’existent pas, et les citadins jettent leurs déchets de toutes sortes sur la voie publique. Au XVIIIe siècle, le Conseil supérieur et les intendants établissent des lois afin d’appliquer des mesures d’hygiène élémentaires dans un environnement urbain. En 1706, le Conseil supérieur émet un règlement qui exige que les maisons de Québec soient dotées de « latrines et privés, afin d’éviter l’infection et la puanteur ». Plutôt que de jeter les ordures par la fenêtre, on doit dorénavant les porter à la rivière. Les cours d’eau qui traversent les villes et les environs deviennent rapidement impropres à la consommation. Il n’est donc point étonnant que la maladie sévisse.
Les maux du quotidien
Au début des années 1740, le médecin du roi, Jean-François Gaultier, livre un tableau des maladies qui dominent dans la colonie laurentienne. Au-delà des « fièvres putrides », « malignes » ou « venimeuses », généralement apportées par les vaisseaux et souvent les plus meurtrières, Gaultier recense diverses formes de fièvre qui ne semblent pas causer d’ennuis sérieux. Les maladies des voies respiratoires, telles que les maux de gorge, les coqueluches, les « esquinancies » (angines), les flux de poitrines, les péripneumonies, les pleurésies et les rhumes prédominent pendant la saison froide, mais elles causent peu de décès. Les Canadiens sont aussi touchés par les écrouelles, la jaunisse, les oreillons, les maux de dents, les « cours de ventre » (diarrhée), qui dégénérent parfois en dysenterie, les rhumatismes, les descentes des boyaux (hernies), la goutte et les vers. Les maladies vénériennes font des victimes surtout à la Nouvelle-Orléans, où elles prennent des proportions épidémiques.
L’analyse des registres de décès renseigne sur la mortalité infantile en Nouvelle-France. Au Canada, pour la période allant de 1608 à 1760, les démographes historiques rapportent un taux de mortalité infantile de 225 pour mille, un taux moins élevé qu’en France. Les travaux des archéologues révèlent deux âges critiques : la période périnatale et la période de sevrage, c’est-à-dire de un à deux ans, en raison probablement d’une alimentation inadéquate. En effet, l’analyse des os indique une sévère carence en vitamine D, responsable du rachitisme, ainsi qu’un grave manque de fer, cause d’anémie.
À l’âge adulte, l’espérance de vie s’allonge, mais ne dépasse pas souvent 40 ans. Une fraction seulement de la population atteint les 60 ou 70 ans et quelques rares personnes vivent jusqu’à 80 et même 100 ans. Parce qu’une plus forte densité de population accroît les risques de contagion, la mortalité est plus élevée au XVIIIe siècle qu’au XVIIe, et davantage en ville qu’à la campagne. Il faut attendre la fin du xixe pour que l’espérance de vie augmente de manière appréciable, grâce en grande partie à l’amélioration de la nutrition et de l’hygiène publique et personnelle.
Les conceptions populaires et savantes
Pour l’Église catholique, la maladie est l’expression de la puissance divine, c’est-à-dire un avertissement, voire un châtiment. Dieu « envoie des afflictions pour exercer sa souveraine puissance », et pour « exercer sa justice en punition de nos péchés ». Durant les épidémies, l’Église n’hésite pas à le rappeler à la population. Puisque la maladie vient de Dieu, le devoir du chrétien est de la supporter avec patience, même avec joie. Pour obtenir la guérison, il faut donc d’abord soigner son âme au moyen de prières, de processions, de pénitences et de pèlerinages.
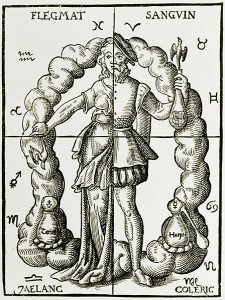
Les conceptions plus savantes de la médecine sont fondées sur la lecture des textes de l’Antiquité. La pensée médicale s’inspire des écrits des médecins grecs Hippocrate (ive siècle avant notre ère) et Galien (iie siècle). Outre la théorie des miasmes, évoquée plus haut, c’est la théorie des humeurs qui prévaut. Suivant celle-ci, la santé repose sur l’équilibre des quatre « humeurs » principales, fluides réels et supposés dans l’organisme : le sang, le phelgme (ou pituite), la bile jaune et la bile noire (atrabile ou mélancolie). On considère, en outre, qu’il existe des liens entre les humeurs, les éléments de la nature, les saisons, le tempérament des individus et l’expression des maladies. Quand le temps et les saisons changent, l’un ou l’autre de ces éléments prédomine. C’est aussi la prédominance d’une humeur qui détermine les tempéraments.
La turbulence des humeurs, sous l’influence des forces extérieures, donne lieu à la maladie. Ainsi, en hiver, c’est le phlegme qui domine, et la fréquence des rhumes et des bronchites en cette saison semble en témoigner. Au printemps, quand le climat encore humide se réchauffe, c’est le temps, croit-on, des maladies hémorragiques. Chaud et sec, l’été échauffe la bile et aggrave les affections bilieuses et les fièvres. Enfin, l’automne sec et froid favorise la bile noire et la mélancolie. Pour avoir une bonne santé, il faut, croit-on, rétablir l’équilibre entre les humeurs.
Les institutions et le personnel soignant (afficher)
Les hôtels-Dieu et les hôpitaux
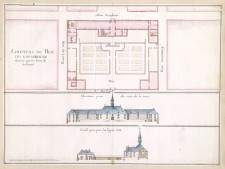
Dans la colonie laurentienne, trois institutions hospitalières s’occupent de soigner malades et blessés. En 1639, trois augustines originaires de l’Hôtel-Dieu de Dieppe fondent l’Hôtel-Dieu de Québec. Cinq ans plus tard, celui de Montréal ouvre ses portes grâce aux efforts de Jeanne Mance. Les Sœurs hospitalières de Saint-Joseph de la Flèche prennent la relève quelques années plus tard. L’Hôtel-Dieu de Trois-Rivières, fondé en 1694, est administré par les Ursulines.
À Louisbourg, la couronne fonde un hôpital et en confie la direction aux Frères de la Charité de Saint-Jean-de-Dieu en 1716. Contrairement aux institutions hospitalières canadiennes, qui s’occupent avant tout des habitants, cet établissement accueille majoritairement des soldats et des marins. À la Nouvelle-Orléans, l’État crée, en 1722, un petit hôpital du Roi, qu’un ouragan détruira peu de temps après. En 1734, il sera remplacé par l’Hôpital de la Charité, géré par les Ursulines. De petits hôpitaux royaux ont aussi existé à Port Royal et à Plaisance.
Les congrégations religieuses jouent un rôle de premier plan en Nouvelle-France, à la fois pour l’organisation et la prestation des soins de santé. À Québec et à Montréal, elles assument le financement et la gestion des institutions hospitalières; à Louisbourg et à la Nouvelle-Orléans, elles voient à la pleine gestion d’établissements fondés par la couronne. Peu importe l’institution, leurs soins visent autant la guérison des corps que le salut des âmes.
Hôtel-Dieu et hôpital général
En 1639, on fonde deux hôpitaux généraux : les Hospitalières administrent celui de Québec, les Frères Charon s’occupent de celui de Montréal, auxquels succéderont les Sœurs de la Charité.
À la différence des hôtels-Dieu, voués aux soins des malades et des blessés, les hôpitaux généraux du Régime français visent à résoudre le problème de la mendicité et de la marginalité. Ils accueillent donc principalement les vieillards délaissés, les pauvres et les vagabonds, les handicapés et les « fous ». Ils servent aussi de lieux d’enfermement pour les prostituées et les filles de mauvaise vie.
L’exemple de Jean-Bapiste Turpin est éloquent. Ce traiteur de Détroit a fait enfermer son épouse parce qu’elle l’avait quitté à trois reprises pour faire ménage avec un Amérindien. Les deux premières fois, Turpin l’a ramenée de force au foyer. Après la troisième tentative, il l’a fait enfermer comme folle à l’Hôpital général de Montréal. La femme a toutefois réussi à s’enfuir en Nouvelle-Angleterre.
Les praticiens
Les religieuses ne sont pas les seules à assurer les soins de santé en Nouvelle-France. De nombreux laïcs jouent également un rôle primordial. Entre 1610 et 1788, on dénombre au Canada 544 praticiens : 512 chirurgiens, 20 apothicaires (dont 8 après la Conquête) et 12 médecins (dont 5 anglophones après la Conquête). On ne dispose pas de données aussi précises pour la Louisiane, mais on sait qu’elle compte au moins quatre médecins du roi, un apothicaire et quelques chirurgiens au XVIIIe siècle.
La pratique professionnelle de ces praticiens de la santé est calquée sur le système français. Presque tous viennent de la métropole et y ont étudié puisque les colonies ne possèdent aucune structure de formation professionnelle médicale ni corporation de métier.
Les médecins
Le médecin se situe au sommet de la hiérarchie professionnelle. Les dictionnaires le définissent ainsi : « celui qui a étudié la nature du corps humain et des maladies qui lui arrivent, qui fait profession de les guérir; qui fait l’art de rendre ou de conserver la santé » (Furetière et Trévoux). Il est donc considéré comme un homme de science. Dans ses fonctions, il se concentre sur trois aspects précis, qui nécessitent une bonne connaissance de tout ce qui compose la médecine et la pharmacie : le diagnostic (la détermination de la maladie), le pronostic (la prédiction du progrès de la maladie et des chances de guérison) et la prescription (le choix du traitement).
Le médecin se distingue du chirurgien et de l’apothicaire par ses grades universitaires, qui consacrent une formation essentiellement formelle et théorique. Ses titres et ses diplômes déterminent sa place dans la hiérarchie professionnelle. Ainsi, les médecins du roi occupent le sommet de la hiérarchie médicale coloniale et, à ce titre, doivent détenir un doctorat, tandis que la licence suffit normalement pour exercer la médecine. Au Canada, il s’agit principalement de Michel Sarrazin (1699-1734) et de Jean-François Gaultier (1742-1756), et en Louisiane, de Louis Prat (jusqu’en 1735), de son frère Jean (1735-1746), de Jacques Benigne de Fontenette (1746 jusqu’à environ 1760) et de François Lebeau (à partir de 1760).
Le médecin du roi doit veiller à la santé de la colonie. Il se rend tous les jours à l’Hôtel-Dieu de Québec ou de la Nouvelle-Orléans pour voir les malades soignés par les religieuses et pour convenir avec l’apothicairesse des médicaments à fabriquer et à administrer. Il se déplace très rarement dans les autres villes ayant un hôtel-Dieu, où les soeurs hospitalières sont secondées par quelques chirurgiens. Il doit en outre s’occuper des troupes militaires. En cas d’épidémie, il a le droit d’intervenir et de déterminer les mesures à prendre pour limiter la propagation de la maladie. À toutes ces obligations s’ajoutent les soins à une clientèle privée, composée de laïcs et de religieux.
Les chirurgiens
Comme dans la métropole, les chirurgiens occupent dans la colonie la plus forte proportion des spécialistes de la santé. Dans le cas du Canada sous le Régime français, ils représentent au moins 90 pour cent des effectifs.
Contrairement aux médecins formés dans les universités, les chirurgiens doivent accomplir un apprentissage auprès d’un maître, puis un compagnonnage dans les hôpitaux, la marine ou l’armée. Ce n’est qu’au terme d’environ six ans de perfectionnement que les candidats peuvent passer l’examen de maîtrise. En principe, le traitement des maladies internes est le propre du médecin, et celui des blessures et des maladies externes appartient au chirurgien. Un certain flou existe toutefois dans la répartition des tâches. Les premiers chirurgiens n’hésitent pas à se mêler de médecine générale et de pharmacie. Ils fabriquent parfois leurs médicaments, mais le plus souvent les achètent à des apothicaires et les revendent sous forme d’emplâtres, d’onguents et de baumes. Si les médecins s’en tiennent habituellement aux institutions et à la clientèle des villes, les chirurgiens, quant à eux, se rendent régulièrement à la campagne et dans les postes éloignés.
Il existe aussi une hiérarchie chez les chirurgiens coloniaux : au sommet se trouve le lieutenant du premier chirurgien du roi; au milieu, les chirurgiens ordinaires du roi et les chirurgiens majors des troupes; tout en bas, les simples chirurgiens. La fonction de lieutenant du premier chirurgien du roi apparaît au Canada en 1658, avec l’arrivée de Jean Madry et elle disparaît en 1742, avec le décès de Jourdain Lajus. C’est lui qui délivre les autorisations de pratiquer la chirurgie dans la colonie et assure la surveillance du travail des chirurgiens.
Les apothicaires
L’apothicaire, l’ancêtre du pharmacien, assume trois fonctions principales : la préparation des médicaments, leur conservation et leur distribution. Louis Hébert, le premier colon canadien à débarquer à Québec, en 1617, est apothicaire et épicier à Paris. Toutefois, ce n’est pas pour exercer son métier qu’il s’établit dans la colonie, mais bien pour cultiver la terre. Le développement de l’apothicairerie est en grande partie dû aux institutions, notamment aux hôtels-Dieu et aux hôpitaux du pays ainsi qu’au Collège des jésuites de Québec, lesquels sont dotés de leur propre apothicairerie. L’apothicaire ou l’apothicairesse – car, chez les religieuses, le rôle revient souvent à une sœur – prépare et conserve les médicaments. La colonie compte aussi quelques apothicaires indépendants, comme Claude Boiteux de Saint-Olive à Montréal, Jean-Baptiste Chrétien à Québec, Alexandre Veille et les Damaron et Moulin à la Nouvelle-Orléans. Leur boutique, souvent située dans leur résidence, compte généralement deux parties : une aire publique, où sont exposés sur des étagères les médicaments; une aire privée, qui sert de laboratoire et de réserve. Munis d’ordonnances médicales fournies par un médecin ou un chirurgien, les patients fortunés ou leurs serviteurs doivent généralement se rendre chez l’apothicaire, civil ou religieux, pour se procurer les médicaments. À la campagne, les patients peuvent parfois obtenir des médicaments auprès de leur curé.
Les sages-femmes
En Nouvelle-France comme en métropole, l’accouchement est l’affaire exclusive des femmes. Ce sont les sages-femmes, en plus des parentes et des amies, qui sont au chevet des futures mères. Avant le début du xixe siècle, les médecins et les chirurgiens interviennent rarement pendant un accouchement.
Au tout début de la colonie, les femmes s’improvisent accoucheuses. Toutefois, une première sage-femme en titre, Marguerite Langloise, travaille à Québec dès 1654. Le métier s’institutionnalise à partir du début du XVIIIe siècle, et l’évêque de Québec, Mgr de Saint-Vallier, recommande alors que les sages-femmes soient élues par les femmes de la paroisse réunies en assemblée. À l’élection, qui doit être approuvée par le curé, succède l’assermentation.
À la recommandation de Michel Sarrazin, qui s’inquiète de la pénurie d’accoucheuses, les sages-femmes assermentées reçoivent un salaire. Celles des campagnes hésitent toutefois longtemps avant d’accepter d’être rémunérées. Comme dans le cas du médecin et du chirurgien du roi, on crée un poste de sage-femme entretenue par la couronne à l’arrivée de Madeleine Bouchette, en 1722. Ce poste est cependant réservé à des Françaises qui ont fait leurs études à l’Hôtel-Dieu de Paris. On prend des mesures semblables à la Nouvelle-Orléans où, vers la même époque, la Compagnies des Indes envoie et entretient une sage-femme.
Les guérisseurs
Ici et là, à la campagne, quelques personnes saignent, pansent et soignent des patients affligés de toutes sortes de maux, sans autorisation officielle, mais avec l’appui de la population locale. C’est notamment le cas d’Yves Phlem, d’origine bretonne, installé à Notre-Dame-de-la-Pérade vers la fin des années 1720.
Les habitants qui se foulent, se disloquent ou se cassent un membre se tournent parfois vers des guérisseurs autodidactes. Désignés en France sous le nom de rebouteurs ou rebouteux, renoueurs, rhabilleurs, mèges ou bailleuls, au Canada, ils sont mieux connus sous le nom de « ramancheurs ». S’appuyant sur un savoir traditionnel et empirique, ils massent les muscles et les ligaments, et replacent les os.
De manière générale, les Français qui s’établissent en Amérique du Nord à partir du début du XVIIe siècle s’intéressent peu aux pratiques médicales des « Sauvages ». Soupçonneux des rituels aux apparences maléfiques qui accompagnent la préparation et l’administration des remèdes chez les Autochtones, ils préfèrent recourir à leur savoir-faire et à leurs connaissances. Il existe quelques exceptions, comme le jésuite Joseph-François Lafitau, qui a longtemps résidé à la mission du Sault-Saint-Louis, ou Kahnawake, tout près de Montréal. Parlant des pratiques médicales des Iroquois, il écrit : « La guérison des blessures est le chef-d’œuvre de leurs opérations […] ils ne réussissent pas moins bien dans leurs ruptures et les descentes, les dislocations, luxions et fractures. » En Louisiane, selon les mémorialistes Antoine-Simon Le Page du Pratz et Jean-François-Benjamin Dumont de Montigny, plusieurs colons préfèrent les soins des guérisseurs autochtones à ceux des chirurgiens, car ces derniers ont la réputation de recourir trop facilement à l’amputation pour soigner les infections.
Les soins (afficher)
Les saignées, les purges et les lavements
Dans son chef-d’œuvre Le malade imaginaire, Molière décrit avec un humour tranchant le moment où un candidat se présente à l’examen pour devenir médecin. Les maîtres de l’université l’interrogent, à tour de rôle, en latin. Lorsqu’on lui demande comment soigner l’hydropisie, il répond : « Clysterium donare, postea saignare, ensuita purgare. » Utiliser le clystère, puis saigner et enfin purger. Lorsqu’on lui présente un malade souffrant de maux de tête, de fièvres et de douleurs abdominales, il répond la même chose. Tentant de le prendre au piège, un troisième maître demande ce qu’il devra faire si le mal ne se dissipe pas. Le candidat répond, triomphant : « Clysterium donare, postea saignare, ensuita purgare. Ensuita, resaignare et repurgare. » Ravi, le jury l’applaudit, le félicite et lui décerne le titre de docteur en médecine.
La parodie témoigne bien de la pratique médicale du XVIIe siècle. Suivant la pensée de l’époque, trois facteurs aident la nature humaine à recouvrer la santé : la nourriture, la boisson et l’air sain. La saignée, la purge et le clystère sont les trois soins les plus pratiqués à l’époque. Selon la théorie des humeurs, ces traitements doivent permettre le rétablissement des humeurs dans le corps en le purgeant par tous les moyens possibles. Rien de mieux donc, pour combattre le mal, que d’évacuer les « mauvaises humeurs » par d’abondants saignements que le médecin ou, plus souvent, le chirurgien provoque d’un coup de lancette. On saigne pour à peu près n’importe quel motif et chacun, du nourrisson au vieillard, est apte à subir un tel traitement.
La purge consiste à faire avaler au patient des médicaments vomitifs ou laxatifs, toujours en vue d’évacuer les humeurs nocives. Le clystère désigne à la fois le lavement et l’instrument avec lequel on l’administre. L’opération consiste à introduire dans le fondement une seringue et à en injecter le contenu (mélange d’eau et de vinaigre) dans les intestins. Les clystères, dont la préparation et l’administration sont l’exclusivité des apothicaires, tendent à disparaître au XVIIIe siècle.
Les opérations
Au-delà de la saignée, le champ d’intervention de la chirurgie est vaste. À l’époque, on subdivise la discipline en petite et en grande chirurgie. La petite chirurgie comprend, selon les dictionnaires d’époque, « l’incision des abcès, la pose des cautères et des ventouses, la réduction de fractures, les pansements, l’extraction des dents et la saignée », ainsi que les soins pour les maladies vénériennes. La grande chirurgie englobe les opérations plus complexes, telles que les amputations, l’exérèse de tumeurs diverses, l’extraction des calculs urinaires, la réduction des hernies, les trépanations et les césariennes. Apanage des praticiens les plus expérimentés, la grande chirurgie connaît une évolution notable en raison des guerres, qui offrent un terrain d’expérimentation de nouvelles méthodes.
Malgré les progrès dans la connaissance de l’anatomie et des techniques chirurgicales, les opérations demeurent très dangeureuses. Faute de pinces hémostatiques, les hémorragies sont difficilement étanchées. L’alcool et certains produits à base d’opium atténuent la douleur sans la faire disparaître. La souffrance du patient, souvent atroce, exige donc une action rapide. À défaut d’anesthésie et de mesures aseptiques et antiseptiques adéquates, les chirurgiens se limitent souvent aux maladies externes et pratiquent assez rarement des interventions sur les organes internes. La dextérité et la rapidité sont les qualités essentielles du bon chirurgien.
Opération du cancer du sein par Michel Sarrazin : un succès!
En 1700, à l’Hôtel-Dieu de Québec, le médecin du roi Michel Sarrazin aurait pratiqué la première mastectomie en Amérique du Nord. Il procède à l’exérèse d’un cancer du sein auprès de sœur Marie Barbier de l’Assomption, auparavant supérieure de la Congrégation Notre-Dame, à Montréal. Sarrazin, qui a diagnostiqué le « cancer », écrit :
« Quelque parti que je prenne, je vois ma sœur de l’Assomption en danger d’une mort prochaine. Si on ne lui fait pas l’opération elle mourra certainement et sous peu de jours, son mal empirant à vue d’œil; et tenter l’opération c’est lui donner presque infailliblement le coup de la mort, n’y ayant quasi pas d’espérance qu’elle la soutienne et moins encore qu’elle en puisse guérir. »
L’opération, pratiquée le 29 mai, est un succès retentissant. La soeur repart peu de temps après pour Montréal. Elle meurt en 1739, à l’âge vénérable de 77 ans.
Les médicaments
Les produits de base des médicaments proviennent principalement de plantes médicinales dites « simples ». Ce sont surtout les fleurs, les feuilles, les résines, les racines, les écorces, les fruits, les graines et les farines. On utilise aussi des ingrédients de source animale (œufs, lait, beurre, miel, mais aussi fumier de cheval ou yeux d’écrevisses) et des minéraux, notamment le sel marin, l’alun, l’antimoine, le soufre, le mercure, le plomb, l’ambre et le corail. L’apothicaire transforme ces diverses composantes à l’aide de mortiers et de pilons, de fourneaux et d’alambics.
Aux XVIIe et XVIIIe siècles, le choix d’un médicament repose en partie sur l’indication empirique, c’est-à-dire sur des expériences passées ayant permis d’associer un traitement particulier à une maladie donnée. Les professionnels de la santé privilégient cependant l’indication dite « rationnelle », c’est-à-dire en établissant le rapport entre le mal et le remède par raisonnement. Ces raisonnements se fondent sur la théorie des humeurs selon laquelle on classe les ingrédients de base des remèdes en quatre éléments (l’eau, l’air, le feu et la terre) et en quatre qualités (l’humide, le sec, le chaud et le froid). Par exemple, comme le saule et la reine des prés proviennent d’un milieu humide, ils servent à soigner les rhumatismes.
On a également recours à la théorie des « signatures », proposée par Hippocrate et renouvelée par Paracelse (1493-1541). Cette théorie s’appuie sur l’analogie entre la forme et la couleur des végétaux et les maux observés chez le patient. Par exemple, la feuille de la pulmonaire est utilisée sous forme de tisane pour les maladies des poumons parce qu’elle ressemble à cet organe. Pour sa part, le colchique, fleur de la famille des liliacées qui présente des tubercules, sert à soigner la goutte.
Les « simples » américains
Dès les débuts de la colonie, les plantes et autres matières médicinales intéressent les autorités et les praticiens. Les médecins du roi Sarrazin et Gaultier se distinguent à titre de naturalistes et correspondent avec leurs collègues du Jardin du Roi et de l’Académie des sciences de Paris. L’intégration des connaissances locales dans la pratique médicale relève cependant d’initiatives ponctuelles qui ont eu bien peu d’effet sur l’évolution de la médecine. Ce domaine reste essentiellement européen dans sa conception et dans son application. L’utilisation des produits nord-américains dans la pharmacopée coloniale est minime. Sur les 1791 mentions de substances dans les inventaires après décès des praticiens canadiens entre 1669 et 1800, on compte à peine huit produits locaux, dont le capillaire du Canada, le ginseng et des dérivés du castor.
Le castor, en effet, n’est pas uniquement recherché pour sa fourrure. Sa viande sert dans les diètes prescrites par les médecins. Ses rognons, tout comme les sabots d’élan et d’orignal, servent à soigner les maladies mentales. Certains, qui n’ont aucune formation médicale autre que l’expérience et l’observation, les utilisent pour guérir d’autres maux, au même titre que la graisse d’ours et de mouffette. Le castoréum, matière sécrétée par l’animal près des organes génitaux, est employé dans les cas d’hystérie et de névrose.
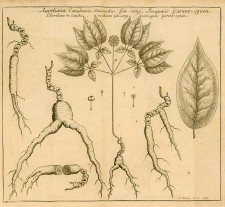
À l’époque, le capillaire du Canada (Adiatum pedatum), une fougère, est apprécié pour ses vertus pectorales ainsi que ses propriétés tempérantes et apéritives. Consommé sous forme de sirop, il supplante progressivement son concurrent métropolitain, le capillaire de Montpellier. Bien connu des Autochtones avant d’être identifié par le jésuite Joseph-François Lafitau, le ginseng américain (Panax quinquefolius) connaît une grande popularité. Utilisé localement, le ginseng est aussi récolté à grande échelle pour l’exportation vers la Chine, via La Rochelle, surtout entre 1747 et 1752.
Bien qu’absent des inventaires après décès, le baume blanc du Canada (liquide ou gomme provenant du sapin et de l’épinette) est utilisé par les practiciens de la colonie. Le médecin Gaultier en signale une variété d’usages, outre la guérison des plaies extérieures : maladies des reins lorsque les urines s’écoulent difficilement, abcès aux poumons et ulcères de la vessie. Les Canadiens le consomment comme purgatif, avec de l’huile d’olive.
Les coûts des soins
À l’hôtel-Dieu et à l’hôpital, le coût des soins varie selon la condition sociale du patient. Ils sont gratuits pour la plus grande partie de la population, mais les plus riches doivent les payer, en partie du moins. Il en coûte en moyenne une livre pour une saignée au bras et deux pour une saignée au pied. En 1721, la plupart des médicaments administrés par le chirurgien major Benoît valent entre une et trois livres. Le prix d’un pansement varie entre 15 et 20 livres, et la veille d’un malade la nuit s’élève à 6 livres.
Les dettes pour frais médicaux, généralement inscrites dans les inventaires après décès des praticiens de la santé, donnent une bonne idée du coût des interventions. Ainsi, des sondages effectués dans le seul gouvernement de Québec révèlent des sommes dues allant de 1 à 182 livres. À titre comparatif, un homme de métier gagne de 360 à 500 livres par année et un journalier, de 100 à 120 livres.
Les médecins du roi et les chirurgiens des troupes sont rémunérés par la couronne. Le médecin du roi Michel Sarrazin reçoit 300 livres l’année de son entrée en fonction, 600 en 1701, 800 en 1706 et 1 100 livres en 1718. Pour qu’il puisse recevoir cette somme, il a fallu que les autorités coloniales interviennent en sa faveur auprès du Roi à quelques reprises. Les revenus de Jean-François Gaultier, son successeur, atteignent 1 200 livres en 1744. Les médecins reçoivent aussi des revenus complémentaires provenant de leur clientèle privée. Un chirurgien major des troupes, comme Joseph Benoît, reçoit environ 1 000 livres en 1726, auxquelles s’ajoutent 300 livres en tant que médecin, 300 autres à titre de chirurgien des « Sauvages », et 200 comme chirurgien de l’Hôtel-Dieu de Montréal. Au total, le docteur Benoît reçoit 1 800 livres, une somme imposante pour l’époque. En revanche, bon nombre de ses collègues doivent occuper plusieurs fonctions pour subvenir à leurs besoins.
Les miracles
La prière est une pratique courante dans la colonie, mais elle devient plus fréquente lorsqu’on ne peut s’offrir les soins nécessaires ou que la guérison ne vient pas après une intervention médicale. Les dévotions en tout genre augmentent au moment des épidémies. En Nouvelle-France, Sainte-Anne-du-Petit-Cap, sur la côte de Beaupré, est le lieu de pèlerinage le plus fréquenté. De nombreux malades et infirmes s’y rendent dans l’espoir d’être guéris, ou font le vœu d’y aller prier dès qu’ils en auront les moyens.
Les premières guérisons miraculeuses à Sainte-Anne sont signalées dès les années 1660. Le cas de Jean Salois est bien connu. Le 23 octobre 1669, l’homme reçoit un coup de hache sur le genou. Malgré les soins de deux chirurgiens, il reste infirme et boite. Le 1er mars 1670, il se rend à l’église de Sainte-Anne de Beaupré pour réaffirmer un vœu fait des années plus tôt. Sept jours plus tard survient le miracle : Salois marche sans béquille et sans bâton. Un grand nombre de miraculés font le pélerinage pour remercier sainte Anne.
Conclusion (afficher)
L’état de santé de la population de la Nouvelle-France se compare à celui de l’Europe à la même époque. Comme en métropole, l’ignorance des mesures d’hygiène augmente considérablement les risques d’infection et de contagion. La colonie, comme la métropole, est en butte à des épidémies périodiques qui entraînent des hausses de mortalité.
Toutefois, à l’exception des colons établis dans l’environnement malsain de l’embouchure du Mississippi, les habitants de la Nouvelle-France bénéficient finalement d’un meilleur état de santé que leurs contemporains européens. Une plus faible densité de population qu’en métropole limite la contagion. De plus, les institutions hospitalières sont bien gérées, suffisamment nombreuses pour répondre aux besoins de la population, et le personnel soignant est très dévoué.
Pistes de lecture (afficher)
DUFFY, JOHN. “Pharmacy in Franco-Spanish Louisiana,” in American pharmacy in the colonial and revolution periods, symposium in New Orleans in 1976, American Institute of the History of Pharmacy, Madison (Wisconsin), 1977, p.15–24.
HOAD, LINDA M. La chirurgie et les chirurgiens de l’île Royale, Ottawa, Parks Canada, 1979.
LAFORCE, HÉLÈNE. Histoire de la sage-femme dans la région de Québec, Québec, Institut québécois de recherche sur la culture, 1985.
LEBRUN, FRANÇOIS. Se soigner autrefois. Médecins, saints et sorciers aux XVIIe et XVIIIe siècles, Paris, Temps actuels, 1983.
LESSARD, RÉNALD. Se soigner au Canada aux XVIIe et XVIIIe siècles, Hull, Musée canadien des civilisations, 1997.
LESSARD, RÉNALD. Pratique et praticiens en contexte colonial: le corps médical canadien aux XVIIe et XVIIIe siècles, Québec, Université Laval, doctoral thesis in history, 1994.
ROUSSEAU, FRANÇOIS. La croix et le scalpel. Histoire des Augustines et de l’Hôtel-Dieu de Québec, volume 1: 1639–1892, Québec, Septentrion, 1989.
SALVAGGIO, JOHN E. New Orleans’ Charity Hospital: a story of physicians, politics, and poverty, Baton Rouge, Louisiana State University Press, 1992.
TÉSIO, STÉPHANIE. Histoire de la pharmacie en France et en Nouvelle-France au XVIIIe siècle, Québec, PUL, 2009.
VALLÉE, ARTHUR. Un biologiste canadien : Michel Sarrazin 1659-1735. Sa vie, ses travaux et son temps, Québec, Proulx, 1927.